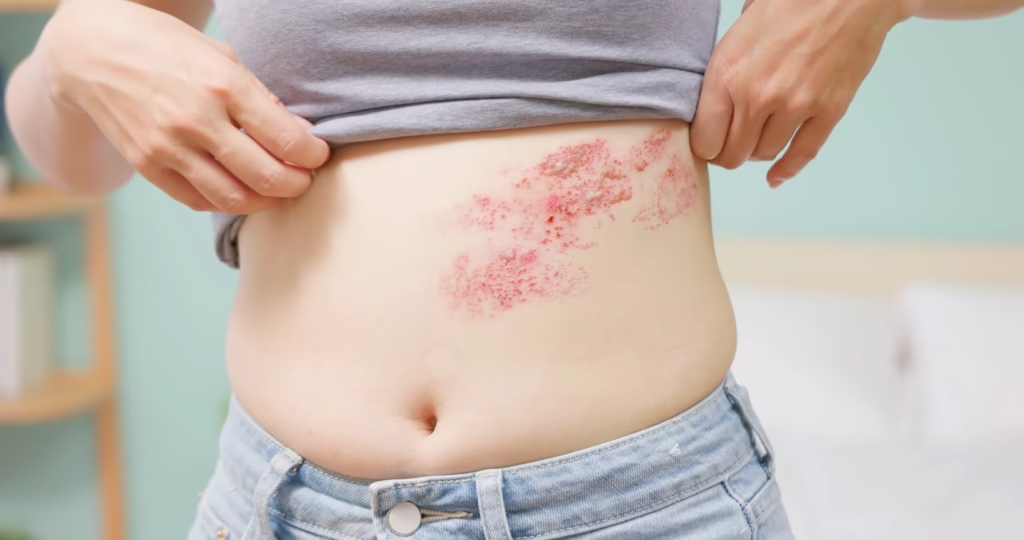
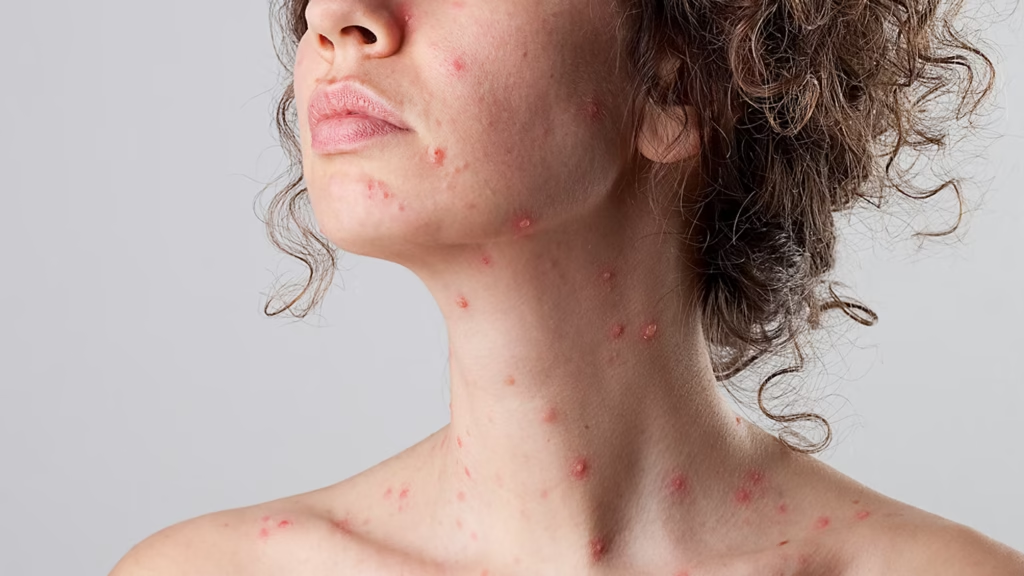
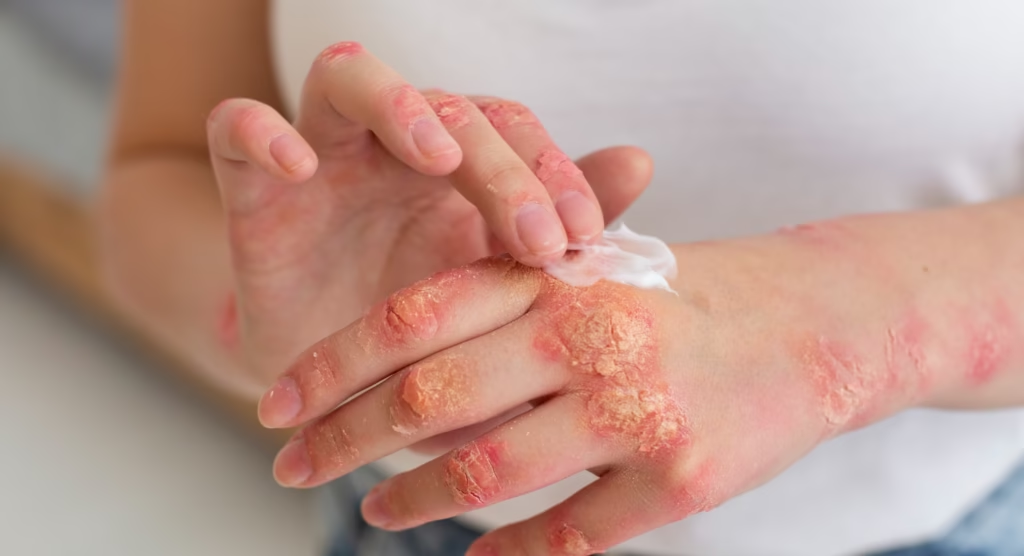
پسوریازیس به عنوان یک بیماری خودایمنی شناخته میشود که باعث التهاب در پوست میگردد. این بیماری منجر به ایجاد نواحی ضخیم، قرمز و پوستهدار بر روی پوست میشود که به آنها «پلاک» گفته میشود. پسوریازیس یک بیماری مزمن است و هیچ درمان قطعی برای آن وجود ندارد. با این حال، مدیریت علائم این بیماری از طریق روشهای مختلف درمانی امکانپذیر است.
| موضوع | پسوریازیس – بیماری خودایمنی پوستی که باعث التهاب و قرمزی میشود. |
|---|---|
| انواع | پسوریازیس پلاکی، معکوس، رُدَهای، پُستولار، اریترودرمیک، سبورئیک، ناخن |
| علائم | پلاکهای قرمز و ضخیم، پوستههای سفید، خارش، خونریزی، درد مفاصل |
| مناطق تحت تأثیر | آرنج، زانو، صورت، دهان، پوست سر، ناخنها، اندامهای تناسلی، کمر |
| دلایل | واکنش خودایمنی، عوامل ژنتیکی، استرس، عفونتها، آسیبهای پوستی |
| آیا مسری است؟ | خیر، پسوریازیس مسری نیست. |
| تشخیص | معاینه فیزیکی، سوالات پزشکی، آزمایش بیوپسی |
| درمانها | کرمهای استروئیدی، مرطوبکنندهها، داروهای کاهش سرعت سلولی، نوردرمانی |
| عوارض احتمالی | آرتریت پسوریاتیک، دیابت، بیماریهای قلبی، سکته |
| مدیریت زندگی | رژیم غذایی سالم، ورزش، کاهش استرس، اجتناب از سیگار |
| چه زمانی به پزشک مراجعه کنیم؟ | تغییرات جدید در پوست، بروز علائم جدید یا بدتر شدن علائم موجود |
بیشتر بخوانید:
معرفی ۱۰ تا از بهترین دکتر متخصص پوست و مو در تهران
چگونه بفهمیم که آبله مرغان گرفته ایم؟ + علل ، پیشگیری و درمان
✔️ پسوریازیس چیست؟
این بیماری نوعی اختلال خودایمنی است که سیستم ایمنی بدن به اشتباه سلولهای سالم پوست را هدف قرار میدهد. این حمله ایمنی باعث تسریع در چرخه رشد سلولهای پوستی میشود و منجر به تجمع آنها در سطح پوست میگردد. نتیجه این فرآیند، تشکیل پلاکهای ضخیم و پوستهدار است که معمولاً همراه با خارش و ناراحتی هستند.
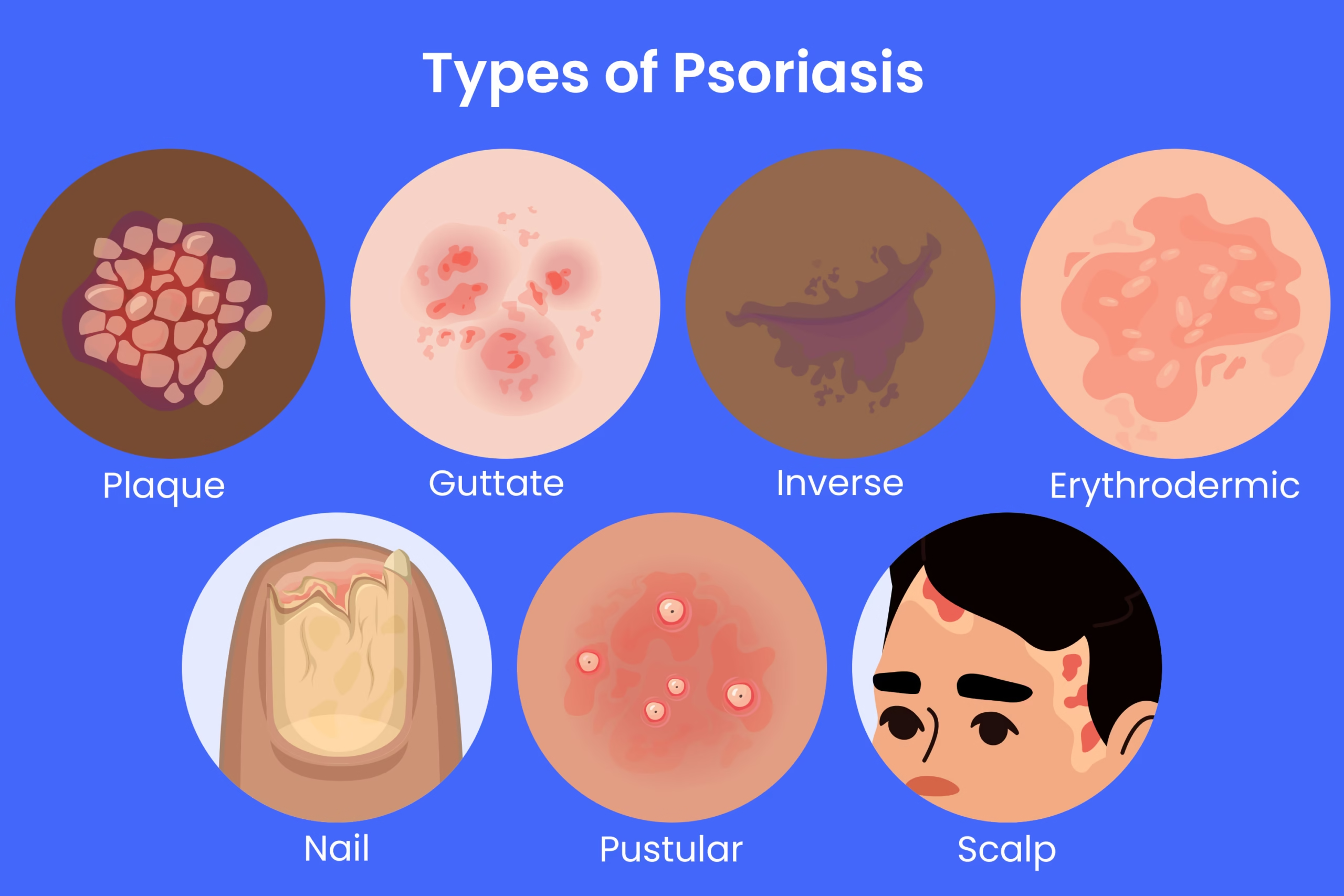
✔️ انواع پسوریازیس
این بیماری به چندین نوع مختلف تقسیم میشود که هر کدام ویژگیهای خاص خود را دارند:
- پسوریازیس پلاکی
شایعترین نوع پسوریازیس است که حدود ۸۰ تا ۹۰ درصد از مبتلایان را شامل میشود. این نوع با ایجاد پلاکهای ضخیم و پوستهدار مشخص میشود. - پسوریازیس معکوس
این نوع در مناطق چیندار پوست مانند زیر بغل یا اطراف ژنیталها ظاهر میشود و معمولاً بدون فلس است. - پسوریازیس رُدَهای
این نوع معمولاً پس از عفونتهای استرپتوکوکی مانند گلودرد رخ میدهد و با لکههای کوچک و قطرهای شکل مشخص میشود. - پسوریازیس پُستولار
در این نوع، پلاکها دارای برجستگیهای کوچک و پر از چرک هستند که ممکن است در نقاط مختلف بدن ظاهر شوند. - پسوریازیس اریترودرمیک
این نوع شدیدترین نوع پسوریازیس است و معمولاً بیش از ۹۰ درصد از سطح پوست را تحت تأثیر قرار میدهد. - سبورئیک پسوریازیس
این نوع تلاقی بین پسوریازیس و درماتیت سبورئیک است و معمولاً در صورت و پوست سر با پلاکهای زرد و چرب مشاهده میشود. - پسوریازیس ناخن
این نوع با تغییراتی مانند حفرهدار شدن و تغییر رنگ ناخنها همراه است.
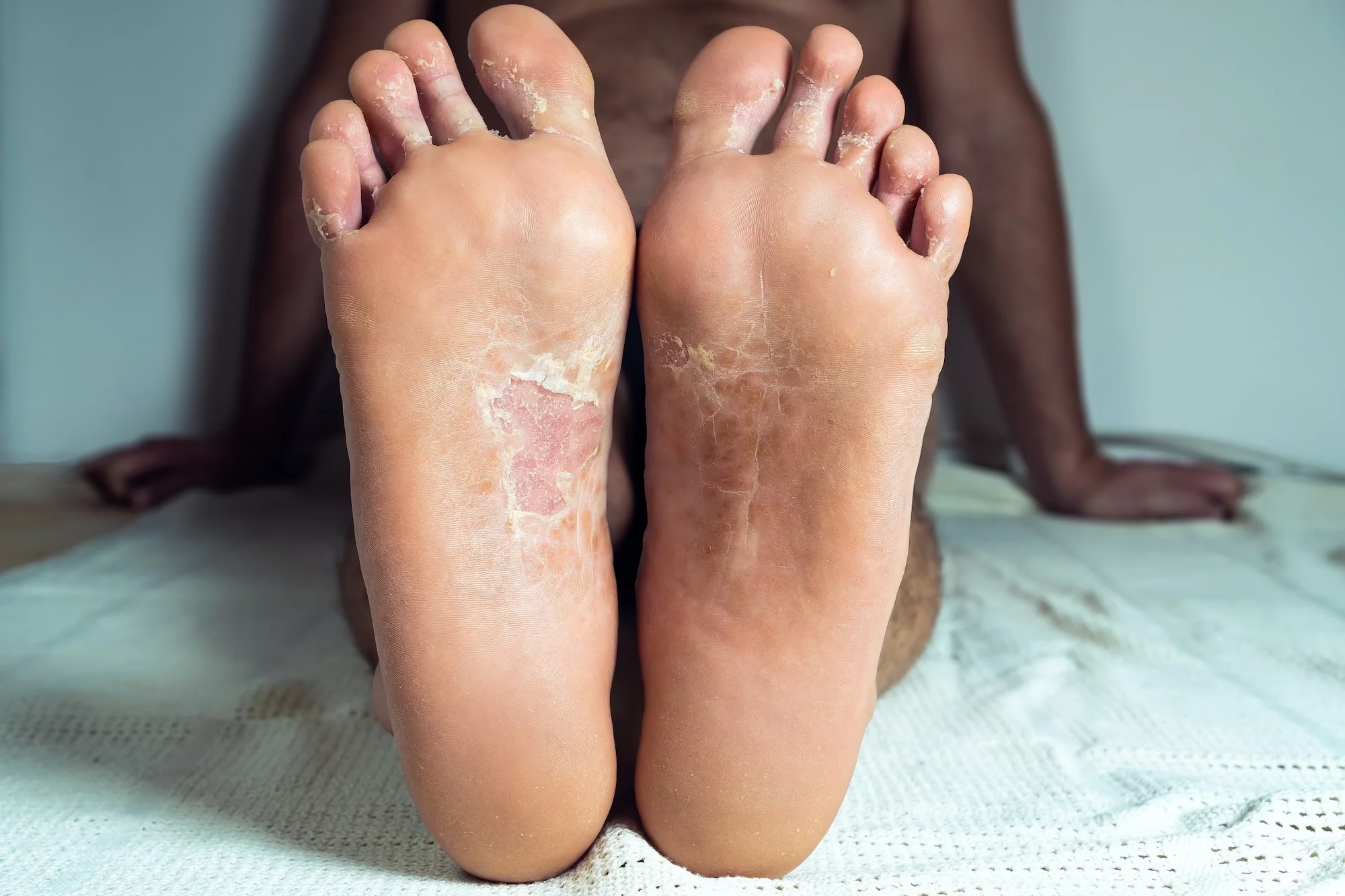
✔️ مناطق تحت تأثیر پسوریازیس
این بیماری میتواند در هر نقطه از بدن ظاهر شود، اما شایعترین مکانها عبارتند از:
- آرنج و زانوها
- صورت و داخل دهان
- پوست سر
- ناخنهای دست و پا
- اندامهای تناسلی
- پایین کمر
- کف دست و پا
در بیشتر موارد، پلاکها ناحیه کوچکی از پوست را میپوشانند، اما در موارد شدید، این پلاکها میتوانند به هم متصل شوند و ناحیههای بزرگی از بدن را تحت پوشش قرار دهند.
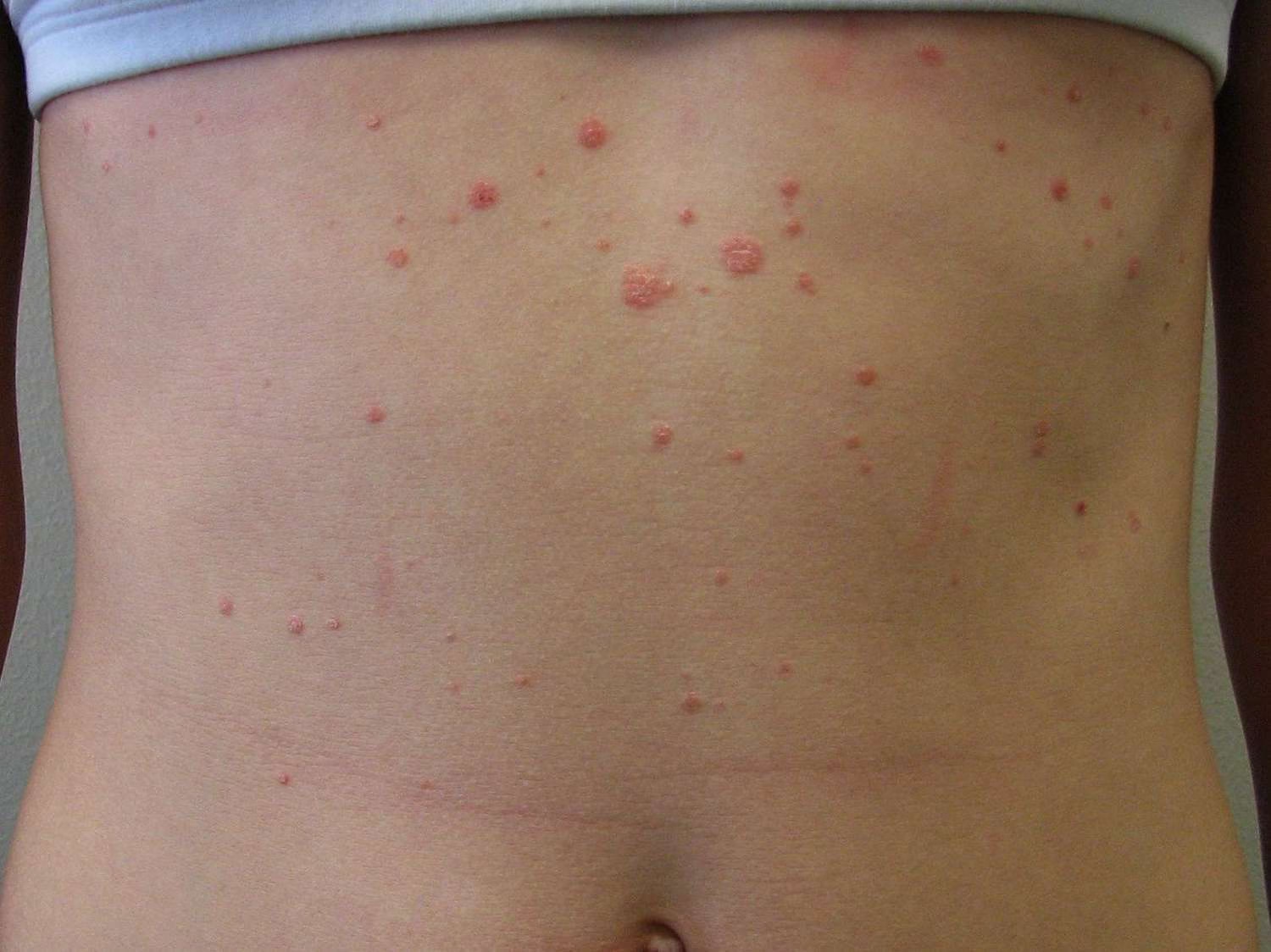
✔️ آرتریت پسوریاتیک
آرتریت پسوریاتیک نوعی بیماری التهابی است که مفاصل را تحت تأثیر قرار میدهد. این بیماری نیز مانند پسوریازیس، یک اختلال خودایمنی است و باعث درد، تورم و آسیب به مفاصل میشود. حدود یک سوم افراد مبتلا به پسوریازیس به آرتریت پسوریاتیک دچار میشوند. درمان زودهنگام میتواند از آسیب جدی به مفاصل جلوگیری کند.
✔️ پسوریازیس چه کسانی را تحت تأثیر قرار میدهد؟
این بیماری میتواند افرادی از هر سن، جنس و نژاد را تحت تأثیر قرار دهد. این بیماری میلیونها نفر را در سراسر جهان درگیر کرده است. در ایالات متحده، بیش از ۳ درصد از جمعیت به این بیماری مبتلا هستند.
✔️ آیا پسوریازیس همان اگزما است؟
پسوریازیس و اگزما دو بیماری پوستی متفاوت هستند. هر دو بیماری ممکن است علائم مشابهی مانند تغییر رنگ پوست، بثورات و خارش ایجاد کنند، اما تفاوتهایی نیز وجود دارد. پلاکهای پسوریازیس معمولاً ضخیم و پوستهدار هستند، در حالی که اگزما باعث ایجاد بثورات خشک و ناهموار میشود. همچنین، خارش در اگزما معمولاً شدیدتر از پسوریازیس است.

✔️ علائم و ویژگیهای پسوریازیس
علائم اصلی پسوریازیس شامل پلاکهای پوستی است که دارای ویژگیهای زیر هستند:
- برجستگیهای قرمز و ضخیم
- تغییر رنگ پوست
- پوستههای سفید یا نقرهای رنگ که به راحتی جدا میشوند
- خونریزی در صورت خراشیدن پلاکها
نشانههای اولیه معمولاً شامل برجستگیهای کوچک هستند که به مرور زمان رشد میکنند و فلسهایی در سطح آنها تشکیل میشود. علائم پسوریازیس میتواند از خفیف تا شدید متغیر باشد و به طور دورهای شعلهور میشود.
✔️ علائم پسوریازیس
پسوریازیس عمدتاً با ظهور پلاکهای پوستی یا بثورات مشخص میشود، اما علائم دیگری نیز ممکن است وجود داشته باشد که شامل موارد زیر است:
- خارش شدید در پوست.
- ترکخوردگی و خشکی پوست.
- درد در نواحی تحت تأثیر.
- ناخنهای سوراخدار، ترکخورده یا خرد شده.
- درد و تورم در مفاصل (در موارد همراه با آرتریت پسوریاتیک).
در صورت خراشیدن پلاکها، ممکن است پوست بشکند و این موضوع منجر به عفونت شود. عفونتها میتوانند خطرناک باشند و در صورت مشاهده علائمی مانند درد شدید، تورم و تب، باید فوراً با پزشک تماس گرفت.
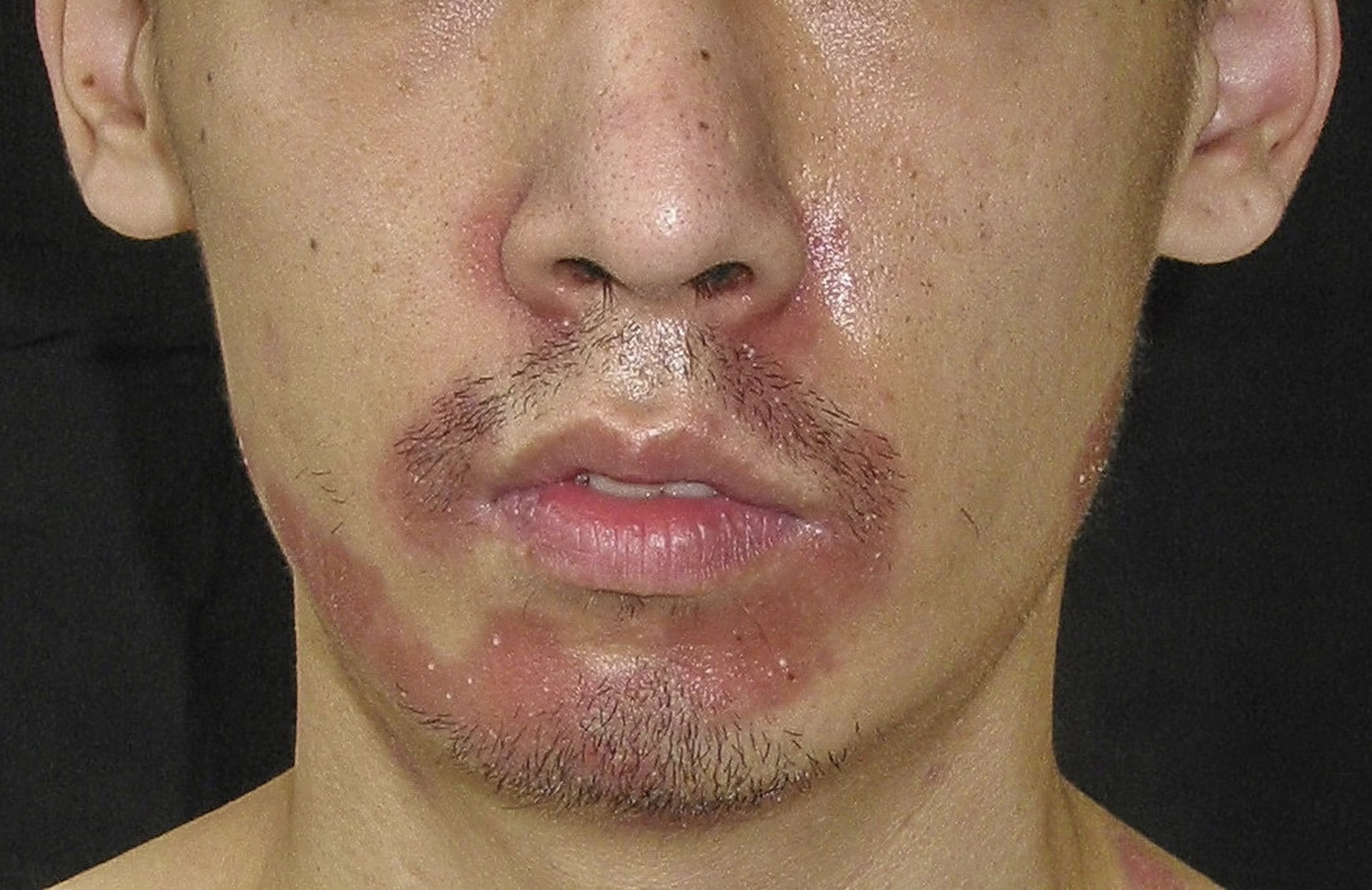
✔️ دلایل ابتلا به پسوریازیس
پسوریازیس نتیجه واکنش بیش از حد سیستم ایمنی بدن است که التهاب در پوست ایجاد میکند. در افراد مبتلا به این بیماری، سیستم ایمنی به جای مبارزه با مهاجمان خارجی مانند باکتریها، به اشتباه به سلولهای سالم پوست حمله میکند. این حمله باعث التهاب و تشکیل پلاکهای پوستی میشود.
معمولاً سلولهای جدید پوست طی ۳۰ روز جایگزین سلولهای قدیمی میشوند. اما در افراد مبتلا به پسوریازیس، این فرآیند به ۳ تا ۴ روز کاهش مییابد. این سرعت بالا باعث تجمع سلولهای جدید و ایجاد پوستههای قابل مشاهده بر روی پلاکها میشود.
همچنین، پسوریازیس میتواند در خانوادهها منتقل شود. این موضوع نشان میدهد که عوامل ژنتیکی نیز میتوانند نقش مهمی در ابتلا به این بیماری داشته باشند.
✔️ عوامل شیوع و شعلهور شدن پسوریازیس
شیوع پسوریازیس یا شعلهور شدن آن معمولاً پس از تماس با عوامل خاصی رخ میدهد که به عنوان “محرکها” شناخته میشوند. این محرکها از فردی به فرد دیگر متفاوت است. رایجترین محرکها عبارتند از:
- استرس عاطفی.
- عفونتهایی مانند عفونت استرپتوکوک.
- آسیبهای پوستی مانند بریدگی، خراش یا جراحی.
- مصرف برخی داروها مانند لیتیوم و بتابلوکرها.
- تغییرات دمایی ناشی از شرایط آبوهوایی.
✔️ آیا پسوریازیس مسری است؟
خیر، پسوریازیس بیماری مسری نیست. این بیماری نمیتواند از فردی به فرد دیگر منتقل شود، حتی اگر تماس مستقیم با بثورات پوستی شخص مبتلا وجود داشته باشد.
✔️ تشخیص و آزمایشات پسوریازیس
پسوریازیس معمولاً توسط پزشک یا متخصص پوست (дерматولوژیست) پس از معاینه فیزیکی و بررسی علائم تشخیص داده میشود. پزشک ممکن است سؤالاتی از قبیل زیر بپرسد:
- آیا سابقه بیماریهای پوستی در خانواده شما وجود دارد؟
- اولین بار چه زمانی متوجه علائم شدید؟
- آیا از داروهای خانگی برای درمان پوست خود استفاده کردهاید؟
- آیا این اولین بار است که علائم پوستی ظاهر شدهاند؟
- از چه نوع صابون یا شامپویی استفاده میکنید؟
ظاهر پلاکهای پوستی معمولاً کافی است تا پسوریازیس تشخیص داده شود. با این حال، در برخی موارد، پزشک ممکن است آزمایش بیوپسی پوست را تجویز کند. در این آزمایش، نمونهای کوچک از بافت پوست برداشته شده و زیر میکروسکوپ بررسی میشود تا تشخیص قطعی انجام شود.
✔️ مدیریت و درمان پسوریازیس
در حال حاضر درمان قطعی برای پسوریازیس وجود ندارد، اما چندین روش درمانی میتوانند به تسکین علائم کمک کنند. رایجترین درمانها شامل موارد زیر هستند:
- کرمهای استروئیدی.
- مرطوبکنندههای پوست خشک.
- داروهایی که سرعت تولید سلولهای پوستی را کاهش میدهند (مانند آنترالین).
- لوسیونها یا شامپوهای دارویی.
- پمادهای حاوی ویتامین D3.
- کرمهای رتینوئید یا ویتامین A.
استفاده از کرمها یا پمادها ممکن است برای بهبود بثورات در نواحی کوچک پوست کافی باشد. اما اگر بثورات در نواحی گستردهتری از بدن ظاهر شوند یا علائمی مانند درد مفاصل وجود داشته باشد، نیاز به درمانهای تخصصیتری است. درد مفاصل میتواند نشانهای از آرتریت پسوریاتیک باشد که نیاز به ارزیابی و درمان جداگانه دارد.
پزشک برای تدوین برنامه درمانی مناسب، عوامل مختلفی را در نظر میگیرد، از جمله:
- شدت بثورات پوستی.
- محل قرارگیری بثورات روی بدن.
- سن فرد.
- وضعیت سلامت کلی بیمار.
با مدیریت مناسب و استفاده از روشهای درمانی مناسب، میتوان علائم پسوریازیس را کنترل کرد و کیفیت زندگی بهبود بخشید.
✔️ اگر درمانهای رایج مؤثر نباشند، چه اقداماتی انجام میشود؟
در صورتی که درمانهای معمول پسوریازیس نتیجهبخش نباشند یا بیش از ۱۰ درصد از سطح پوست تحت تأثیر قرار گرفته باشد، پزشک ممکن است به سمت درمانهای تخصصیتر حرکت کند. این درمانها شامل موارد زیر هستند:
- نوردرمانی: استفاده از چراغهای LED در طول موجهای خاص برای کاهش التهاب پوست و کند کردن سرعت تولید سلولهای پوستی.
- PUVA: ترکیب داروی پسورالن با مواجهه کنترلشده با اشعه ماوراء بنفش نوع خاصی (UVA).
- رتینوئیدها: داروهای مشتق شده از ویتامین A که میتوانند به کاهش علائم کمک کنند، اما ممکن است عوارض جانبی مانند خطر نقصهای مادرزادی داشته باشند.
- درمانهای ایمنی (بیولوژیکها و مهارکنندههای مولکول کوچک): این داروها با مسدود کردن بخشهایی از سیستم ایمنی، واکنش خودایمنی را کاهش میدهند.
- متوترکسات: این دارو برای موارد شدید پسوریازیس تجویز میشود، اما مصرف آن ممکن است باعث آسیب کبد شود. پزشک وضعیت بیمار را با آزمایشهای خون منظم کنترل میکند و در برخی موارد ممکن است بیوپسی کبد لازم باشد.
- سیکلوسپورین: این دارو میتواند به کاهش علائم پسوریازیس شدید کمک کند، اما ممکن است فشار خون بالا و آسیب کلیه را به دنبال داشته باشد.
قبل از شروع هر درمان جدید، ضروری است با پزشک درباره عوارض جانبی و احتمال تداخل دارویی صحبت کنید. همچنین، تمام داروها یا مکملهایی که در حال حاضر مصرف میکنید باید به پزشک اطلاع داده شوند.
✔️ آیا پسوریازیس عوارض جانبی دارد؟
برای برخی افراد، پسوریازیس تنها به خارش، پوستهپوسته شدن و تغییر رنگ پوست محدود نمیشود. این بیماری میتواند به مشکلات جدیتری منجر شود، از جمله:
- تورم و آسیب به مفاصل (آرتریت پسوریاتیک).
- افزایش خطر ابتلا به دیابت، چاقی، کلسترول بالا، سکته مغزی و حملات قلبی.
پزشک برای پیشگیری از این عوارض، فشار خون و وضعیت کلی بیمار را به طور منظم بررسی میکند. برای کاهش خطر ابتلا به عوارض، میتوانید اقدامات زیر را انجام دهید:
- رعایت یک رژیم غذایی متعادل.
- ورزش منظم.
- داشتن خواب کافی.
- اجتناب از سیگار کشیدن.
✔️ چقدر طول میکشد تا پس از درمان احساس بهتری داشته باشم؟
تشدید علائم این بیماری ممکن است از چند هفته تا چند ماه طول بکشد. استفاده از برخی داروها میتواند به تسکین علائم و بهبود وضعیت پوست کمک کند. پس از برطرف شدن علائم، بیماری به حالت “بهبودی” میرسد، اما این به معنای این است که ممکن است در آینده علائم دوباره ظاهر شوند.
جدول زمانی بهبودی برای هر فرد متفاوت است و ممکن است از چند ماه تا چند سال متغیر باشد. اگر متوجه شدید که علائم شما پس از تماس با محرکهای خاصی تشدید میشود، اجتناب از این محرکها میتواند به کاهش شیوع بیماری کمک کند.
اگر به پسوریازیس مبتلا هستید، ممکن است علائم اولیه در اوایل بزرگسالی ظاهر شوند، اما زمان شروع بیماری برای هر فرد متفاوت است. شناخت محرکهای محیطی که میتوانند علائم را تشدید کنند، میتواند به کاهش شیوع بیماری کمک کند.
پسوریازیس میتواند باعث ناراحتی جسمی و روحی شود. اگر این علائم بر کیفیت زندگی شما تأثیر منفی گذاشتند، با پزشک خود صحبت کنید تا راهحلهای مناسب ارائه شود.
✔️ آیا درمان قطعی برای پسوریازیس وجود دارد؟
هیچ درمان قطعی برای این بیماری وجود ندارد. این بیماری مزمن است و علائم آن ممکن است در طول زندگی ظاهر و از بین بروند. با این حال، درمانهای موجود میتوانند به تسکین علائم کمک کنند و به شما اجازه دهند تا بهترین حالت ظاهری و احساسی خود را داشته باشید.
✔️ چگونه از خود مراقبت کنم؟
برای مدیریت بهتر پسوریازیس، میتوانید اقدامات زیر را انجام دهید:
- مصرف داروها را دقیقاً مطابق دستور پزشک انجام دهید.
- از مرطوبکنندههای مناسب به طور منظم، بهخصوص بعد از حمام، استفاده کنید.
- از صابونهای تند و خشککننده پرهیز کنید.
- از شامپوهای دارویی برای درمان فلسهای پوست سر استفاده کنید.
علاوه بر این، برای حفظ سلامت کلی خود میتوانید:
- با پزشک درباره کاهش خطر ابتلا به بیماریهای مرتبط مانند بیماری قلبی، افسردگی و دیابت صحبت کنید.
- استرس خود را با تمرین مدیتیشن، ورزش منظم یا مراجعه به متخصص سلامت روان مدیریت کنید.
✔️ چه زمانی باید به پزشک مراجعه کنم؟
به طور منظم وضعیت پوست خود را بررسی کنید. اگر تغییراتی در پوست مشاهده کردید، بثورات جدید ظاهر شدند یا علائم بدتر شدند، فوراً با پزشک خود تماس بگیرید. مراجعه به موقع به پزشک میتواند به تشخیص و درمان بهتر کمک کند.
سوالات متداول
سوال ۱: آیا بیماری پوستی پسوریازیس خطرناک است؟
بله، بیماری پوستی پسوریازیس میتواند در برخی موارد خطرناک باشد، اما به طور کلی این بیماری جانآزار نیست. پسوریازیس یک اختلال خودایمنی است که میتواند علاوه بر مشکلات پوستی، باعث التهاب مفاصل (آرتریت پسوریاتیک) و افزایش خطر بیماریهایی مانند دیابت، فشار خون بالا و بیماریهای قلبی شود. بنابراین، مدیریت به موقع بیماری و استفاده از روشهای درمانی مناسب، مانند کرمها و پمادهای تجویزی، ضروری است.
سوال ۲: بهترین پماد برای درمان پسوریازیس چیست؟
بهترین پماد برای درمان پسوریازیس به شدت علائم و محل تحت تأثیر بستگی دارد. معمولاً پمادهای استروئیدی برای کاهش التهاب و خارش توصیه میشوند. همچنین پمادهای حاوی ویتامین D3 و کرمهای رتینوئیدی نیز میتوانند موثر باشند. در صورت شدید بودن بیماری، پزشک ممکن است داروهای تخصصیتری را تجویز کند. قبل از استفاده از هر پمادی، مشورت با پزشک ضروری است.
سوال ۳: آیا بیماری پوستی صدف (پسوریازیس) قابل درمان است؟
بیماری پوستی صدف یا پسوریازیس در حال حاضر قابل درمان کامل نیست و به عنوان یک بیماری مزمن شناخته میشود. با این حال، با استفاده از روشهای درمانی مناسب مانند نوردرمانی، داروهای سیستمیک و پمادهای تخصصی، میتوان علائم آن را کنترل کرد. مدیریت صحیح بیماری میتواند به کاهش شدت و تعداد شیوعها کمک کند.
سوال ۴: قاتل پسوریازیس چیست و آیا این بیماری میتواند جانآزار باشد؟
این بیماری به خودی خود یک بیماری جانآزار نیست، اما اگر به درستی درمان نشود، میتواند باعث عوارض خطرناکی مانند آرتریت پسوریاتیک، بیماریهای قلبی و عروقی، دیابت و افسردگی شود. برای جلوگیری از این عوارض، باید بیماری را به طور منظم تحت نظر پزشک قرار داد و از روشهای درمانی مناسب استفاده کرد. “قاتل پسوریازیس” در واقع عدم مدیریت صحیح بیماری و عوارض آن است.
منبع : clevelandclinic